 当前位置:详情页
当前位置:详情页
来源: 作者: 2025年04月10日
近日,28岁的李女士(化名),胸闷一月余后诊断左侧气胸,当地医院紧急行胸腔闭式引流术,但引流管持续漏气,病情反复。为寻求进一步治疗,她转入我院胸外科。令人意外的是,住院期间李女士右侧突发气胸,医疗团队当机立断为其左侧置入胸腔引流管。
经胸部CT检查,李女士双侧肺叶弥漫分布多发肺大疱,部分大疱已破裂形成气胸。我院胸外科团队迅速组织多学科会诊(MDT),结合影像特征与患者病史,高度怀疑为罕见病——淋巴管平滑肌瘤病(LAM)。
李女士保守治疗后效果欠佳,为控制病情,团队决定行胸腔镜微创手术,精准切除双侧漏气的肺大疱。术后患者漏气停止,恢复良好,病理结果进一步支持LAM诊断。目前,李女士好转出院。
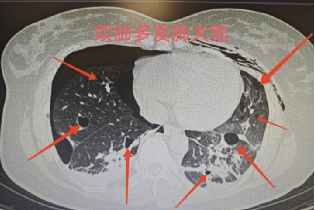
CT表现
针对李女士的病情,我院胸外科团队制定了“三步走”策略:
1、急诊处理:双侧胸腔引流,稳定生命体征;
2、微创手术:单孔胸腔镜下精准切除破裂肺大疱,快速控制漏气;
3、综合管理:联合影像科、病理科明确诊断,制定长期随访及治疗方案。
呼吸功能监测:每6—12个月复查肺功能、6分钟步行试验;
影像学随访:每年胸部HRCT评估肺囊腔变化,腹部影像排查肾肿瘤;
生育指导:妊娠可能加重病情,需多学科评估风险;
心理支持:疾病长期管理需关注患者心理健康。
淋巴管平滑肌瘤病(Lymphangioleiomyomatosis,简称LAM)是一种罕见且复杂的全身性疾病,几乎只发生于育龄期女性。它被列入《中国第一批罕见病目录》,全球患病率约为1/40万至1/20万,因其症状隐匿、进展缓慢且易被误诊,被称为“沉默的呼吸杀手”。
LAM的核心病理特征是LAM细胞的异常增生和侵袭。这类细胞具有平滑肌样和血管周细胞特性,携带TSC1/TSC2基因突变(与结节性硬化症相关),导致细胞生长信号通路(如mTOR通路)过度激活。这些细胞会像“藤蔓”一样侵入以下部位:
肺部:破坏肺泡结构,形成薄壁囊性病变(肺大疱),导致肺功能进行性下降;淋巴系统:阻塞淋巴管,引发乳糜胸、乳糜腹水;
肾脏:约30%~50%患者伴发肾血管平滑肌脂肪瘤(AML),可能破裂出血。
LAM的症状轻重不一,早期常被忽视,随病情进展可能出现:
呼吸系统症状
反复气胸:约60%~70%患者以气胸为首发症状,常双侧、反复发作(李女士的病例即典型);
进行性呼吸困难:活动后气短、干咳,严重者静息时也感憋闷;
咯血:偶见,因肺部血管受累或合并感染。
淋巴系统并发症
乳糜胸/腹水:胸腔或腹腔积聚乳白色液体(富含乳糜微粒);
淋巴管囊肿:腹部或盆腔淋巴管扩张形成囊肿。
肾血管平滑肌脂肪瘤(AML)
多数无症状,但肿瘤增大或破裂时可致腹痛、血尿甚至休克。
LAM的诊断需结合临床表现、影像学特征及病理/分子检测:
影像学标志
胸部高分辨率CT(HRCT):肺部弥漫分布的圆形薄壁囊腔(大小2—5mm至数厘米),囊壁均匀无分隔;
腹部CT/MRI:排查肾血管平滑肌脂肪瘤、腹膜后淋巴管囊肿。
病理确诊
肺活检或胸腔积液中发现LAM细胞(表达平滑肌标志物HMB-45、ER、PR);
血清学检测
VEGF-D水平:800 pg/mL高度提示LAM,可替代活检;
基因检测:检测TSC1/TSC2基因突变,明确是否合并结节性硬化症(TSC-LAM)。
结语:
LAM虽罕见,但绝非“无药可医”。随着mTOR抑制剂等靶向药物的应用,患者生存期和生活质量已显著改善。早诊断、规范治疗、多学科协作是战胜疾病的关键!
供稿:胸外科
编辑排版:品牌组
审核:周宏、医务部